La atención a las personas mayores y con discapacidad está viviendo una transformación acelerada gracias a la irrupción de tecnologías como la robótica social, las terapias digitales y la realidad virtual. Estas herramientas, que hace décadas podrían llegar a parecer ciencia ficción, ya se están utilizando en residencias y centros sociosanitarios, aportando nuevas formas de rehabilitación, apoyo emocional y estimulación cognitiva.
El envejecimiento de la población y la creciente demanda de servicios sociosanitarios plantean el desafío de cómo garantizar terapias intensivas, motivadoras y accesibles para las personas mayores y con discapacidad. Frente a la limitación de recursos humanos y la menor flexibilidad de los modelos convencionales, tecnologías como la realidad virtual, la robótica social o las terapias digitales están transformando la forma tanto de cuidar como de rehabilitar.
De hecho, refiriéndonos a la robótica asistencial y social, esta está dejando de ser un experimento para convertirse en una aliada de pacientes y profesionales. Así lo constata Fuensanta García, terapeuta ocupacional y asesora clínica de la empresa Inrobics, al afirmar que los estudios realizados con robots sociales como herramienta terapéutica arrojan resultados claros. En palabras de la experta, “se han descrito aumentos en la duración y la frecuencia de las sesiones, así como mejoras en la participación y reducción de la soledad o el aislamiento”. Además, “también se han reportado mejoras funcionales (movilidad articular y coordinación), y cognitivas (atención, lenguaje y memoria)”. Todo ello se traduce en un impacto directo sobre la calidad de vida de las personas. “Estos resultados dependen del tipo de robot, la tarea, la dosis y la adaptación a la persona, pero impactan positivamente en la calidad de vida de esta”, explica García.
Asimismo, para Alberto Jardón, investigador del Laboratorio de Robótica Asistencial de la Universidad Carlos III de Madrid (UC3M), “la conjunción de la robótica, junto a los avances en sensórica, sobre todo visión por computador y la aplicación de aprendizaje automático para interpretar toda esta información sensorial ha supuesto un salto exponencial en las capacidades de la robótica en general y, por supuesto, su aplicación al ámbito asistencial.”
Y es que la inteligencia artificial está permitiendo que los robots pasen de ser “máquinas tontas” a sistemas capaces de aprender y adaptarse. Pero ¿qué aplicaciones prácticas de esta evolución son más prometedoras en el ámbito sociosanitario? Para Jardón, sin duda, “sobre todo en dos ámbitos: el clínico y el asistencial.”
La cirugía y rehabilitación robóticas y el cuidado a las personas dependientes, tanto física como cognitivamente, dado que la escasez de profesionales cualificados y cuidadores es ya una realidad que debe ser confrontada.
El despliegue de la robótica y las terapias digitales está empujando también a los centros a repensar su modelo de atención.
Por su parte, y en lo relativo a cómo pueden las terapias digitales y la realidad virtual ayudar a que las personas mayores o con discapacidad accedan a programas de rehabilitación sostenidos en el tiempo —ya que estos necesitan intensidad y continuidad—, Patricia Barroso, terapeuta ocupacional de NeuroX Group, asegura que “las terapias digitales permiten desacoplar la dosis de la presencia física del terapeuta, lo que multiplica el tiempo activo y reduce la dependencia de recursos presenciales”.
Así, afirma que “en programas domiciliarios de 12 a 18 semanas con entrenamiento gamificado y telesupervisión, los pacientes alcanzaron cerca de 40 horas de práctica activa, de las cuales más del 80 % fue autogestionada (asíncrona). Los resultados fueron clínicamente significativos en miembro superior, equilibrio y marcha. Esto hace posible acercarse a las recomendaciones de tres horas al día, cinco días a la semana, sin exigir desplazamientos ni agendas rígidas, algo esencial para personas mayores o con movilidad reducida”.
Profesionales, entre la oportunidad y el desafío
 La introducción de la robótica, la inteligencia artificial y las terapias digitales en entornos sociosanitarios no solo implica innovación tecnológica, sino también un profundo cambio organizativo y cultural. La percepción de los profesionales, sanitarios, terapeutas o cuidadores, juega un papel clave en su adopción.
La introducción de la robótica, la inteligencia artificial y las terapias digitales en entornos sociosanitarios no solo implica innovación tecnológica, sino también un profundo cambio organizativo y cultural. La percepción de los profesionales, sanitarios, terapeutas o cuidadores, juega un papel clave en su adopción.
Según Fuensanta García, la percepción “es mixta, pero evoluciona: muchos profesionales valoran el potencial para aumentar el bienestar del usuario, disminuir la carga laboral y aportar datos útiles para el seguimiento, pero existen preocupaciones frecuentes sobre la carga operativa (mantenimiento, tiempo de manejo), la fiabilidad técnica y cuestiones éticas como la privacidad o la posible deshumanización del cuidado”. Por ello, insiste en que es “esencial realizar formación en el manejo de este tipo de tecnología y asesorar a los profesionales para sacar el máximo partido del uso de soluciones tecnológicas”.
Además, subraya que “la colaboración entre tecnólogos y personal sociosanitario está dando un impulso al desarrollo de soluciones centradas en las necesidades clínicas reales. Esto implica: definir objetivos terapéuticos compartidos, seleccionar métricas clínicas relevantes, co-diseñar tecnología usable y accesible; y realizar estudios de validación”.
En esta misma línea, Patricia Barroso apunta que las resistencias “no suelen venir de los pacientes, sino de los modelos organizativos”. Para integrarlas de forma natural, propone “pasar de contabilizar sesiones a medir la dosis activa real de rehabilitación”, lo que implica rediseñar procesos y roles: “terapeutas y asistentes gestionando carteras de pacientes con apoyo en paneles de datos —adherencia, fatiga, progresión— y dispositivos acreditados que complementen la terapia convencional”. Junto con itinerarios híbridos, “evaluación y ajuste presencial, seguidos de bloques de entrenamiento remoto con revisiones periódicas”.
Estos cambios, añade, deben ir acompañados de “modelos de contratación y financiación basados en resultados, no solo en minutos de actividad asistencial, sino en indicadores funcionales como movimiento, equilibrio o participación”. Una transformación de fondo que redefine la práctica clínica y que coloca la tecnología al servicio del profesional, no al revés.
Barreras, del coste a la brecha digital
La implantación de estas soluciones no está exenta de obstáculos. El coste inicial de adquisición, la falta de formación del personal o la ausencia de protocolos claros son barreras recurrentes, pero no las únicas.
Para Fuensanta García, también pesan las “limitaciones técnicas, las cuestiones éticas y de privacidad, los modelos de financiación insuficientes y los problemas organizativos, como ajustar horarios o integrar registros”. Además, la normativa europea eleva el listón de exigencias para garantizar la seguridad y eficacia de los dispositivos.
En este punto coincide Alberto Jardón, quien subraya que, una vez demostrada la utilidad de una solución robótica, la barrera más crítica es la económica. “Si se consigue convencer en coste-eficacia, empiezan a salir los números, y se podrá obtener la financiación pública y privada que garantice superar con éxito el arduo camino de industrialización, el regulatorio y su implantación en el mercado”, afirma.
A ello se suma la brecha digital, especialmente relevante para personas mayores o en zonas rurales. Barroso recuerda que los retos principales son la alfabetización tecnológica, la conectividad y el soporte técnico en entornos rurales. Sin embargo, subraya que la evidencia demuestra que “gran parte de la dosis puede ser autogestionada con el clínico en el bucle, lo que abre una vía concreta hacia mayor equidad si se acompaña de acceso a equipos portátiles y conectividad”.
Nuevos modelos de atención y de gestión
El despliegue de la robótica y las terapias digitales está empujando también a los centros a repensar su modelo de atención. Los expertos coinciden en que la clave está en combinar lo presencial con lo remoto, y en medir resultados de forma objetiva.
El coste inicial de adquisición, la falta de formación del personal o la ausencia de protocolos claros son barreras recurrentes, pero no las únicas.
El modelo híbrido que describe Barroso “combina lo mejor de ambos mundos: más dosis real de rehabilitación, menos barreras de transporte, horarios personalizados y seguimiento remoto con métricas objetivas”. Este enfoque permite “mayor independencia y continuidad sin sobrecargar a familiares ni cuidadores”, y además optimiza los recursos humanos disponibles.
En el caso de la robótica social, García anticipa una tendencia hacia soluciones “más modulares y asequibles”, lo que facilitará su integración en residencias y hospitales. Los robots, señala, pasarán de ser dispositivos aislados a “plataformas conectadas a historiales clínicos y servicios digitales, combinación con terapias digitales (apps y programas) y sensores IoT para seguimiento continuo, aumento de pruebas clínicas y estudios longitudinales para demostrar impacto clínico y coste-efectividad”.
Jardón complementa esta visión desde la investigación universitaria al afirmar que “en el laboratorio generamos algoritmos y estrategias de aprendizaje, pero cuando estos sistemas se enfrentan a entornos reales, no estructurados y cambiantes, la complejidad se multiplica”. El reto es lograr que los robots aprendan a generalizar, como lo haría un ser humano. Esa transferencia entre investigación y práctica clínica, advierte, sigue siendo un proceso arduo, aunque cada vez más necesario.
Hacia un cuidado más humano y personalizado
 A medio y largo plazo, los tres expertos coinciden en que la robótica, la inteligencia artificial y las terapias digitales serán un complemento, sino una pieza central en la atención sociosanitaria.
A medio y largo plazo, los tres expertos coinciden en que la robótica, la inteligencia artificial y las terapias digitales serán un complemento, sino una pieza central en la atención sociosanitaria.
En fase subaguda, predice Barroso, “las experiencias inmersivas y la robótica ligera se usarán de forma intensiva para aprovechar ventanas de plasticidad y acelerar la recuperación”. En fase crónica, “veremos plataformas domiciliarias gamificadas y portátiles, con telecoaching y analítica de desempeño para mantener función y prevenir el declive”. Mientras que en residencias, “se impondrán modelos de ‘entrenamiento asíncrono primero’, con sesiones adaptadas a cada residente y supervisión clínica periódica”. El resultado de todo ello será “más dosis, más acceso y costes contenidos, permitiendo que las personas mayores y con discapacidad mantengan su independencia y calidad de vida durante más tiempo”.
Para García, la tendencia será hacia un ecosistema integrado que combine robots, IA y terapias digitales, lo que “permitirá cuidados más personalizados, seguimiento proactivo (detección temprana de deterioro), soporte a la autonomía (recordatorios, guías guiadas para ejercicios) y ampliación del acceso a intervenciones terapéuticas, como la tele-rehabilitación asistida por robots o los programas cognitivos digitales”.
Jardón plantea una cuestión de fondo. “Estamos cada vez más cerca de poder costearnos asistentes robóticos domésticos, gracias al abaratamiento de costes y la mejora de prestaciones.”
Pero el gran reto no será técnico, sino ético: decidir qué papel queremos que jueguen estos sistemas en nuestra convivencia y cómo garantizar que complementen, sin sustituir, el contacto humano.
Tecnología con propósito
La robótica, la inteligencia artificial y las terapias digitales están abriendo una nueva era en el cuidado de las personas mayores y con discapacidad. No sólo multiplican las posibilidades de intervención, sino que reconfiguran el modo en que entendemos el acompañamiento, la autonomía y la dignidad en la atención.
El futuro del cuidado, concluyen los expertos, no pasa por sustituir la figura del profesional o del cuidador, sino por dotarlos de herramientas que potencien su labor, les liberen de tareas repetitivas y les permitan centrarse en lo esencial: la relación humana. Porque, como recuerda Fuensanta García, “la tecnología sólo tiene sentido si mejora la vida de las personas y contribuye a un entorno más inclusivo y centrado en la persona”.
Garantizar la seguridad sin frenar la innovación
En un sector tan sensible como el sociosanitario, la regulación adquiere un peso determinante. Como recuerda Fuensanta García, “para que un robot o su software sea comercializado como producto sanitario en la UE debe cumplirse el Reglamento de Producto Sanitario (MDR), y si incorpora IA que califique como ‘alto riesgo’ entra en el ámbito del AI Act”.
Esto implica “obligaciones sobre gestión de riesgos, calidad de datos, trazabilidad y supervisión humana”. En la práctica, añade, “aumenta la necesidad de generar evidencia clínica, documentar procesos de desarrollo, implantar sistemas de gestión de la calidad y planificar vigilancia posterior”.
El efecto es doble: mejora la seguridad y la confianza del usuario, pero también incrementa los costes, los plazos y la complejidad regulatoria, lo que puede frenar proyectos emergentes. “Estas normas elevan las exigencias regulatorias, pero también consolidan el mercado, garantizando que las soluciones sean seguras, eficaces y éticamente responsables”, resume García.
Jardón, por su parte, considera urgente acompañar la innovación de una “concienciación sobre el uso responsable de la tecnología: con qué propósito como sociedad queremos aplicarla y para qué nos ha de servir como seres humanos”. A su juicio, la tecnología “avanza a pasos gigantes”, pero “la verdadera cuestión está en decidir colectivamente hacia dónde queremos orientarla”.
Realidad virtual, prevenir el deterioro y mantener la motivación
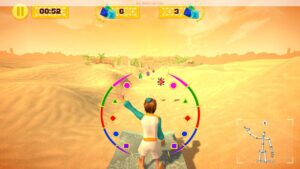 Más allá de las mejoras motoras, la realidad virtual puede contribuir a prevenir el deterioro cognitivo o la dependencia en la vejez. En este sentido, Patricia Barroso asegura que los programas de entrenamiento corporal completo con realidad virtual y captura de movimiento “muestran mejoras en equilibrio y marcha, indicadores clave para prevenir caídas y mantener autonomía”. Pero su potencial va más allá del plano físico: “los entornos enriquecidos que requieren atención sostenida, toma de decisiones y planificación estimulan funciones ejecutivas y favorecen la autoeficacia, factores vinculados con menor riesgo de dependencia”.
Más allá de las mejoras motoras, la realidad virtual puede contribuir a prevenir el deterioro cognitivo o la dependencia en la vejez. En este sentido, Patricia Barroso asegura que los programas de entrenamiento corporal completo con realidad virtual y captura de movimiento “muestran mejoras en equilibrio y marcha, indicadores clave para prevenir caídas y mantener autonomía”. Pero su potencial va más allá del plano físico: “los entornos enriquecidos que requieren atención sostenida, toma de decisiones y planificación estimulan funciones ejecutivas y favorecen la autoeficacia, factores vinculados con menor riesgo de dependencia”.
Aunque advierte que “aún faltan estudios longitudinales que confirmen un efecto preventivo sobre el deterioro cognitivo”, la base neurobiológica y los primeros resultados clínicos “apuntan a un gran potencial en esta dirección”.
 Además, en lo relativo al impacto en la motivación y en la adherencia al tratamiento en personas mayores, que a menudo abandonan las terapias convencionales por aburrimiento o fatiga, Barroso subraya que la gamificación con metas claras, feedback inmediato y progresión ajustable reduce la monotonía y permite adaptar la carga a la fatiga diaria. “En un servicio clínico real, la satisfacción alcanzó casi el 74%, y muchos pacientes entrenaron incluso fuera del horario habitual, señal de que la flexibilidad favorece la adherencia”, explica. En fase subaguda, añade, “la neuroanimación inmersiva demostró ser tan eficaz como la terapia ocupacional intensiva con la misma dosis, pero mucho mejor aceptada, lo que refuerza la importancia del componente lúdico para mantener la motivación”.
Además, en lo relativo al impacto en la motivación y en la adherencia al tratamiento en personas mayores, que a menudo abandonan las terapias convencionales por aburrimiento o fatiga, Barroso subraya que la gamificación con metas claras, feedback inmediato y progresión ajustable reduce la monotonía y permite adaptar la carga a la fatiga diaria. “En un servicio clínico real, la satisfacción alcanzó casi el 74%, y muchos pacientes entrenaron incluso fuera del horario habitual, señal de que la flexibilidad favorece la adherencia”, explica. En fase subaguda, añade, “la neuroanimación inmersiva demostró ser tan eficaz como la terapia ocupacional intensiva con la misma dosis, pero mucho mejor aceptada, lo que refuerza la importancia del componente lúdico para mantener la motivación”.















