Este mes de marzo se cumplen cinco años del comienzo de la pandemia de COVID-19 en nuestro país y el Círculo Empresarial de Atención a la Dependencia (CEAPs) alerta de que el sector de los cuidados en España continúa enfrentando las mismas deficiencias estructurales en la atención a la dependencia que quedaron al descubierto durante la mayor crisis sanitaria de nuestra historia.
Ha habido pequeñas mejoras, que permite que ahora estamos más preparados, pero el presidente de CEAPs, Rafael Sánchez-Ostiz, ha asegurado que persisten cuatro asignaturas pendientes y urgentes un lustro después: la infrafinanciación del sector, el déficit de profesionales, las desigualdades entre comunidades autónomas y, especialmente, la ausencia de una coordinación sociosanitaria efectiva que «deje de discriminar a las personas mayores o personas en situación de dependencia que viven en residencias por el simple hecho de residir en ellas».
«Como sociedad no podemos permitirnos seguir en el mismo punto en el que estábamos en 2020”, ha advertido Sánchez-Ostiz, pero no solo por posibles futuras pandemias, sino de cara a dar respuestas a las necesidades de las personas mayores de hoy y de mañana.
Infrafinanciación del sector sociosanitario
Cinta Pascual, expresidenta de CEAPs, ha reconocido que, con la pandemia, el sector tuvo mayor visibilidad, se conoció su labor y forma de trabajar y se aumentó la financiación. Pero la falta de recursos económicos sigue siendo un inconveniente para avanzar hacia una atención de calidad.
Actualmente, España solo destina el 0,7 del Producto Interior Bruto (PIB) a la dependencia, cuando la media en los países de la Organización para la Cooperación y Desarrollo Económico (OCDE) se sitúa en el 1,4. Y, desde CEAPs, demandan llegar al 2 %, “si queremos dignificar el sector”. Solo para llegar a la media de la OCDE, sería necesario duplicar los recursos.
En el encuentro, los responsables de la patronal han estado de acuerdo en que las necesidades de cuidados son exponenciales porque vivimos más años. La longevidad es un logro, pero implica más atención y más recursos, lo que tiene un coste. “La atención que prestamos es costosa porque es intensiva en mano de obra. Y sino tenemos recursos no podemos pagar adecuadamente a los profesionales. En este momento, las condiciones laborales no son las mejores. Pero si no hay más recursos económicos, difícil podremos mejorar la atención. Y las familias no pueden aportar más, por lo que tiene que ser las administraciones las que destinen recursos. Hablamos de miles de millones de euros, si queremos un sector fuerte que pueda defenderse de las pandemias”, ha apuntado Sánchez-Ostiz.
Por otra parte, en los últimos años las normativas han cambiado con el fin de dar un giro al sistema de atención a la dependencia, pero las nuevas exigencias requieren de mayor financiación y, con los presupuestos generales del estado congelados, el sector sociosanitario encuentra más dificultades para acometer esta transformación.

Déficit de profesionales en atención a la dependencia
El presidente de CEAPs ha manifestado que la pandemia evidenció la necesidad de reforzar plantillas, pero cinco años después el sector sigue sin encontrar médicos, enfermeras y gerocultores suficientes que garanticen una atención de máxima calidad en los centros y servicios que se ofrecen.
Esa falta de profesionales se agudiza aún más teniendo en cuenta el incremento constante de necesidades de una población cada vez más envejecida y longeva y las exigencias de incrementar ratios. Según los cálculos de CEAPs, en 2030 el sector va a necesitar 100.000 profesionales más para la prestación de servicios en un entorno de financiación que “crece a paso de tortuga».
Para paliar el déficit endémico de profesionales, CEAPs exige, entre otras medidas, que se corrija la infrafinanciación histórica a la que está sometida el sector, lo que permitiría ofrecer salarios dignos y condiciones laborales atractivas para que más personas se interesen por trabajar en él. Y, en paralelo, que se flexibilicen los roles profesionales y se agilicen los procesos de contratación de personas extranjeras para atraer a profesionales bien formados.
Coordinación sociosanitaria
“Llevamos 40 años hablando de coordinación sociosanitaria, pero hemos avanzado muy poco”. Así lo ha expresado Sánchez-Ostiz, que ha explicado que tenemos un “sistema hospitalcentrista. Y nos olvidamos de que en los centros residenciales viven las personas más frágiles y vulnerables, que requieren mayor atención sanitaria. Sin embargo, actualmente, no podemos asegurar que las personas que están en centros residenciales tengan una atención sanitaria”. Por tanto, ha subrayado la necesidad de que el sistema público asuma su responsabilidad en la atención sanitaria de las personas que viven en residencias porque, “la sanidad es un derecho universal reconocido por la Constitución española y las personas mayores deben tener ese derecho cubierto vivan en sus casas o en una residencia”.
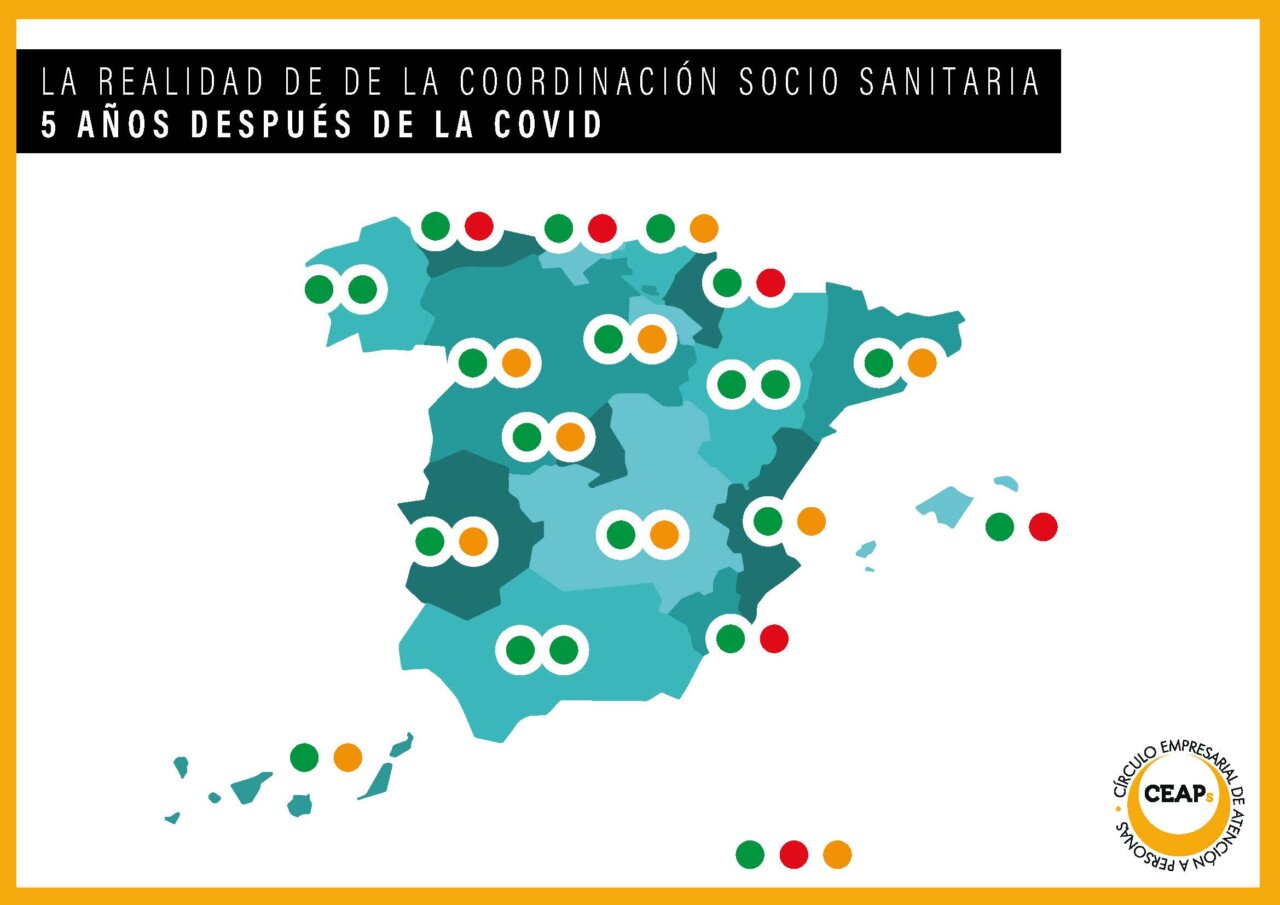
Desde CEAPs insisten en la importancia de promover una coordinación sociosanitaria efectiva. Para mostrar la realidad de la coordinación sociosanitaria en el territorio español cinco años después del COVID, CEAPs ha presentado un mapa en el que se marca la situación actual en cada comunidad autónoma según la existencia o no de documentos exclusivos de COVID y protocolos de coordinación sociosanitaria. Según la infografía, Andalucía, Aragón y Galicia son las tres regiones que cuentan con protocolos de coordinación sociosanitaria más avanzados, pero en el resto o dispone de alguna iniciativa liviana o ni se ha contemplado.
Los responsables de CEAPs han lamentado que el modelo de actuación siga fragmentado en 17 submodelos y no exista una estrategia unificada a nivel nacional. En este sentido, consideran que “hay que marcar unas directrices clarísimas” para que se actúe. Además, para el responsable del Círculo Empresarial, es fundamental que todos los profesionales que trabajan en una residencia tengan el mismo nivel de protección que el personal sanitario.
Por este motivo, han aplaudido que el anteproyecto de ley de reforma de la Dependencia, aprobado recientemente, obligue a los gobiernos autonómicos a implementar procedimientos de coordinación entre los servicios sanitarios y sociales, con el objetivo de proporcionar una atención integral que combine ambas áreas. Pero han expresado su escepticismo sobre su implementación efectiva si no existe “una decisión de Estado a alto nivel”.
Según Sánchez-Ostiz, en materia de coordinación sociosanitaria, el punto clave es el presupuesto, “mientras no tengamos presupuestos conjuntos difícilmente nos podremos coordinar”. Actualmente, la coordinación depende de la buena voluntad de los profesionales.
¿Estamos preparados para una nueva pandemia?
El problema en la pandemia del COVID-19 fueron la falta de derivaciones, la carencia de EPIs y test y la inexistencia de protocolos de actuación ante crisis de este tipo. Según han reconocido los representes de CEAPs, ahora el sector está más preparado para afrontar una hipotética pandemia después de que todas las comunidades autónomas hayan implantado protocolos de actuación y medidas de protección.
“Ahora estamos más preparados frente a una pandemia (al menos respiratoria). Algo hemos aprendido. Pero seguimos sin invertir suficientes recursos y sin avanzar en la coordinación sociosanitaria”, han sostenido desde CEAPs,
Sánchez-Ostiz ha solicitado una reunión con el ministro de Derechos Sociales, Consumo y Agenda 2030, Pablo Bustinduy, para abordar las carencias estructurales que afectan al sector de los cuidados y colocar el sector de los cuidados en una situación óptima para evitar que vuelva a repetirse una situación como la vivida durante la pandemia por coronavirus.


















